Hartritmestoornis
Een hartritmestoornis is een afwijking in het prikkelgeleidingssysteem, een elektrisch netwerkje dat de knijpbeweging van de hartspier regelt. Hartritmestoornissen zijn er in alle soorten en maten. Een ritme dat sneller is dan normaal heet een tachycardie, een ritme dat trager is dan normaal een bradycardie. De termen zijn afkomstig uit het Grieks: tachus = snel, bradus = langzaam, cardia = hart. De hartritmestoornis kan verder onregelmatig of geheel chaotisch zijn en kan zich continu of in aanvallen voordoen. Hartritmestoornissen kunnen de pompkracht van het hart aantasten, maar ze zijn vaak ook tamelijk onschuldig.
Hieronder staan de meest voorkomende hartritmestoornissen op een rijtje. Ze zijn geordend op basis van de plaats waar ze zich in het hart voordoen: boezem, AV-knoop of kamer.
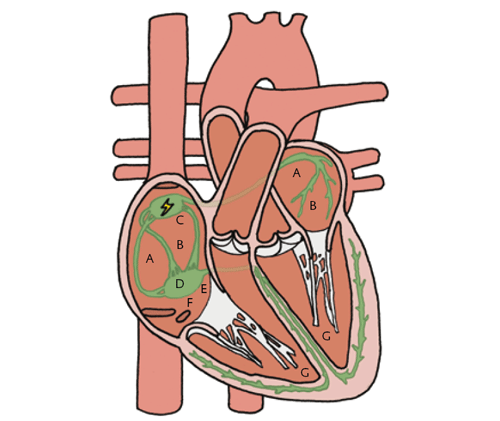 Plaats van hartritmestoornissen in het prikkelgeleidingssysteem.
Plaats van hartritmestoornissen in het prikkelgeleidingssysteem.A. Boezemfibrilleren
B. Boezemflutter
C. Zieke sinusknoop
D. AV-blok
E. AVNRT
F. WPW-syndroom
G. Kamerfibrilleren
Boezemfibrilleren
Boezemfibrilleren, een hartritmestoornis van de hartspier in de boezems, komt veel voor. Boezemfibrilleren wordt op een aparte pagina besproken.
Boezemflutter
Boezemflutter is ook een tachycardie en een broertje van boezemfibrilleren. Ze lijken veel op elkaar, maar bij boezemfibrilleren is het ritme chaotisch, bij boezemflutter regelmatig en extreem hoog. Bij boezemflutter kan het hartritme in de boezems oplopen tot 300 slagen per minuut. De AV-knoop kan het niet volgen en geeft de elektrische prikkel vertraagd door aan de kamers, die vaak samentrekken in een ritme van ongeveer 150 slagen per minuut. Op een ECG zijn de snelle samentrekkingen zichtbaar als een regelmatig patroon van zaagtanden. Risicofactoren en behandeling zijn in grote lijnen hetzelfde als bij boezemfibrilleren. Bij boezemflutter wordt ablatie vaak succesvol toegepast.
Zieke sinusknoop
De sinusknoop is een groepje cellen in het plafond van de rechterboezem. Deze cellen beginnen als eerste met de elektrische prikkel die de hartspier aanzet tot samentrekken. De sinusknoop is daarmee de natuurlijke pacemaker van het hart. Bij de hartritmestoornis die we hier ‘zieke sinusknoop’ noemen (sick-sinus-syndrome) werkt de sinusknoop niet zoals het hoort.
Soms komt de prikkel uit de sinusknoop te traag, soms komt er zelfs helemaal geen prikkel. Het gevolg is een bradycardie, waarbij de hartslag vertraagt en het hart de bloedsomloop niet goed in beweging kan houden. Als de hersenen even geen zuurstof krijgen, kan dat zelfs leiden tot verlies van bewustzijn. Een zieke sinusknoop kan worden behandeld door de natuurlijke pacemaker te vervangen door een kunstmatige pacemaker.
AV-blok
Een AV-blok is een blokkade van de AtrioVentriculaire knoop, de plaats waar de elektrische prikkel overspringt van de boezems (atria) naar de kamers (ventrikels). Er zijn twee soorten: een gedeeltelijk AV-blok en een totaal AV-blok. Bij een gedeeltelijk AV-blok wordt de elektrische prikkel tijdelijk geblokkeerd, bij een totaal AV-blok springt er helemaal geen prikkel meer over van de boezems naar de kamers. Het gevolg is een vertraging van het ritme in de kamers, een bradycardie.
De hartkamers blijven zelfs bij een totaal AV-blok samentrekken. De spiercellen van de kamers zijn namelijk in staat om zelf een elektrische prikkel op te wekken, maar wel in een traag ritme. Toch wordt bij een totaal AV-blok als regel een pacemaker geïmplanteerd. Een gedeeltelijk of een totaal AV-blok kan het gevolg zijn van veroudering van het prikkelgeleidingssysteem, een hartinfarct, een openhartoperatie, medicatie, of heel soms als een complicatie bij ablatie.
Als een AV-blok het gevolg is van medicijngebruik, is het zaak met die medicijnen te stoppen. Bij een onomkeerbare oorzaak wordt er een pacemaker onder de huid aangebracht.
 De medische termen tachycardie en bradycardie geven aan of het hartritme te snel of te langzaam is.
De medische termen tachycardie en bradycardie geven aan of het hartritme te snel of te langzaam is.
AVNRT
In de AV-knoop kan zich ook een tachycardie voordoen, een versneld hartritme. De meest voorkomende is AVNRT, een afkorting voor AtrioVentricular Nodal Re-entry Tachycardie, ofwel re-entry tachycardie in de AV-knoop. De term ‘re-entry’ heeft betrekking op een soort elektrische rotonde in de AV-knoop. Deze rotonde ontstaat door een extra bundel cellen naast de cellen van de AV-knoop, waardoor de elektrische prikkel in een cirkeltje blijft ronddraaien. Daardoor worden de boezems en de kamers in een hoog ritme aangezet tot samentrekken. AVNRT komt meer voor bij vrouwen (75 procent) dan bij mannen (25 procent). De hartritmestoornis doet zich plotseling voor en kan ook plotseling weer verdwijnen. AVNRT kan hinderlijk zijn, vooral als de hartritmestoornis zich regelmatig voordoet.
Soms wordt AVNRT behandeld met medicijnen of eventueel met een ablatie . Bij een ablatie worden de cellen van één van beide bundels in de AV-knoop weggebrand. Er is een klein risico dat ook de tweede bundel wordt geraakt, met als gevolg een totaal AV-blok. In dat geval moet er een pacemaker worden geïmplanteerd.
WPW-syndroom
Het WPW-syndroom is een hartritmestoornis die wordt veroorzaakt door een extra bundel geleidende cellen in het isolerende weefsel tussen boezems en kamers. Het gevolg is een alternatieve route voor de elektrische prikkel om van de boezems op de kamers over te springen. Dat kan gevolgen hebben voor het hartritme, want de AV-knoop houdt de prikkel een fractie van een seconde tegen, maar de alternatieve route niet. Die laat de prikkel op volle snelheid door. Het resultaat is dat de kamers te vroeg worden geprikkeld waardoor het hartritme abnormaal kan versnellen. Daarnaast kan het hartritme ook worden verstoord doordat de elektrische prikkel in een cirkelbeweging via de alternatieve route weer terugspringt naar de boezems.
Het WPW-syndroom werd voor het eerst beschreven door drie Amerikaanse artsen: Louis Wolff, John Parkinson en Paul Dudley White. Voluit is de naam Wolff-Parkinson-White- syndroom.
De extra bundel geleidende cellen heet de bundel van Kent, naar de Britse arts Albert Kent die dit type weefsel ontdekte. De plaats van de bundel van Kent kan van persoon tot persoon verschillen. De bundel van Kent is al bij de geboorte aanwezig. Het WPW-syndroom is dus een aangeboren aandoening. De meeste mensen die het hebben, krijgen geen hartritmestoornissen en gaan er dus niet mee naar de dokter. Hoe vaak het WPW-syndroom voorkomt, is daarom niet precies bekend. Soms veroorzaakt het WPW-syndroom al op jonge leeftijd hartritmestoornissen, soms pas op latere leeftijd. De reden voor deze individuele verschillen is niet duidelijk. Waarschijnlijk heeft het te maken met de geleidende eigenschappen van de extra bundel, die van persoon tot persoon kunnen verschillen.
Een WPW-syndroom wordt in de meeste gevallen succesvol behandeld met een ablatie. Bij de ablatie worden cellen van de bundel van Kent weggebrand waardoor ze hun geleidingsvermogen verliezen.
Kamertachycardie
Een mogelijk levensbedreigende hartritmestoornis is een kamertachycardie, ook wel Ventrikel (= kamer) Tachycardie (VT) genoemd. Tijdens een kamertachycardie knijpen de kamers van het hart versneld maar regelmatig samen. Door dit snelle samentrekken vult het hart zich minder makkelijk met bloed waardoor het bloed niet goed rond wordt gepompt. Een kamertachycardie kan leiden tot stilstand van de bloedsomloop.
Bij kamerfibrilleren verliestde patiënt altijd het bewustzijn, maar bij een kamertachycardie niet altijd. Dit hangt af van de frequentie.. Bij een snelle kamertachycardie is de kans dat men flauwvalt hoger dan bij een trage kamertachycardie.
Veruit de meest voorkomende oorzaken van een kamertachycardie zijn een soort kortsluiting in het hart als gevolg van een doorgemaakt hartinfarct of zuurstoftekort van het hart door vernauwingen in de kransslagaders . Andere oorzaken zijn hartfalen, hartklepafwijkingen, een cardiomyopathie of - hoewel zeldzaam - bijwerkingen van medicatie.
Patiënten met kamertachycardiën kunnen behandeld worden met een en Implanteerbare Cardioverter Defibrillator ofwel ICD krijgen. Een ICD kan de hartritmestoornis beëindigen met een elektrische schok, maar voorkomt het ontstaan van een kamertachycardie niet. Een ICD kun je daarom zien als een vangnet. Medicijnen zoals bètablokkers en amiodarone kunnen een kamertachycardie verminderen. Bij terugkerende kamertachycardieen wordt een ablatie overwogen. Hierbij wordt met een kleine ingreep via een katheter het plekje in de hartspier weggebrand dat verantwoordelijk is voor de kamertachycardie.
Kamerfibrilleren
De ernstigste hartritmestoornis is kamerfibrilleren. Bij deze tachycardie worden verschillende gebieden in de kamerwand zeer snel en chaotisch geactiveerd, waardoor de kamer zijn vermogen om effectief bloed rond te pompen verliest. De bloedsomloop komt tot stilstand. Kamerfibrilleren kan zeer ernstige gevolgen hebben en zelfs fataal zijn, als niet binnen zes minuten reanimatie wordt toegepast.
Kamerfibrilleren is dus iets heel anders dan boezemfibrilleren. Boezemfibrilleren komt veel voor, is hinderlijk en vooral op de langere termijn een risico voor de gezondheid. Kamerfibrilleren komt minder voor, gaat bijna altijd samen met andere hartproblemen en is vaak de oorzaak van een plotse hartdood.
Wie een aanval van kamerfibrilleren heeft overleefd, krijgt, afhankelijk van de oorzaak, soms een Implanteerbare Cardioverter-Defibrillator ofwel een ICD geïmplanteerd. Dat gebeurt niet als het kamerfibrilleren wordt veroorzaakt door een acuut hartinfarct, omdat het risico op herhaling dan niet groot is.
Een ICD wordt net als een pacemaker onder de huid aangebracht en kan een elektrische prikkel afgeven als het kamerfibrilleren zich opnieuw voordoet. Door die schok wordt het normale ritme van de hartkamers meestal meteen hersteld.
Erfelijke hartritmestoornissen
Als een hartritmestoornis ontstaat door erfelijke aanleg spreken we van een erfelijke hartritmestoornis. Meestal gaat het om een normaal hart met een afwijking in het prikkelgeleidingssysteem. Als je de afwijking in je erfelijk materiaal hebt betekent dat niet altijd dat je de hartritmestoornis ook daadwerkelijk krijgt.
Erfelijke hartritmestoornissen zijn zeldzaam en onopvallend, maar kunnen ernstige gevolgen hebben. Zij kunnen op jonge leeftijd tot plotse hartdood leiden. De genen van de erfelijke hartritmestoornissen die hier worden genoemd zijn inmiddels bekend. Een afwijking ontstaat door verandering in je erfelijk materiaal, het DNA. Zo’n verandering wordt een mutatie genoemd. Een mutatie in het DNA kan spontaan ontstaan of worden overgeërfd, dat wil zeggen door ouders worden doorgegeven aan hun kinderen. Het ziekteverloop verschilt per ziekte en per mutatie. Als erfelijke ritmestoornissen zich in een familie voordoen wordt genetisch onderzoek gedaan in de hele familie.
Lange QT-tijd syndroom (LQTS)
Bij LQTS, het Lange QT-tijd Syndroom, is het prikkelgeleidingssysteem van het hart verstoord. De oorzaak van LQTS is te vinden in je ECG. De tijd die het hart neemt om na een hartslag te ontspannen is de QT-tijd. Op het ECG is dat de afstand tussen de punten die worden aangeduid met de letters Q en T. Een lange QT-tijd op het ECG is een aanwijzing voor een hartritmestoornis die bekend staat als het lange QT-tijd syndroom. Hierbij kan het hart ongecontroleerd gaan kloppen waardoor het bloed niet goed wordt rondgepompt. Een lange rusttijd tussen de hartslagen is een aanwijzing dat het hart ongecontroleerd kan gaan kloppen, waardoor het bloed minder goed wordt rondgepompt. Mensen met LQTS kunnen daardoor plotseling bewusteloos raken of zelfs overlijden.
De aanleiding voor de hartritmestoornis bij mensen met LQTS kan vrij onschuldig zijn: stress, emoties, lichamelijke inspanning of schrik. Soms ontstaat de hartritmestoornis juist bij rust, bijvoorbeeld tijdens de slaap.
Er zijn verschillende typen LQTS. De typen verschillen onder meer wat betreft de genetische oorzaak en de leeftijd waarop klachten beginnen. Ook de aanleiding waardoor de hartritmestoornis ontstaat verschilt per type.
Bij sommige typen LQTS komen naast de hartritmeproblemen ook andere afwijkingen voor. Bijvoorbeeld het Jervell-Lange-Nielsen syndroom, een type LQTS waarbij ook aangeboren doofheid voorkomt.
Brugada syndroom
Bij het Brugada syndroom wordt het prikkelgeleidingssysteem van het hart verstoord door een afwijking in de elektrisch geladen deeltjes, meestal de natriumdeeltjes. Dit geeft een verhoogde kans op hartritmestoornissen. De oorzaak van het Brugada syndroom is te vinden in je ECG. Een gespecialiseerde arts kan het Brugada syndroom herkennen op het ECG. De klachten bij het Brugada syndroom uiten zich vaak pas op volwassen leeftijd. Het kan gaan om: duizelig worden, een onregelmatige hartslag of hartkloppingen, problemen met ademhalen of flauw vallen. Maar ook plotseling optredende levensbedreigende ritmestoornissen vanuit de hartkamer: waaronder kamerfibrilleren.
Niet iedereen met het Brugada syndroom heeft klachten. Maar als de hartritmestoornis ernstig is dan kun je overlijden, meestal ’s nachts in je slaap.
CPVT (Cathecholaminerge Polymorfe Ventriculaire Tachycardie)
Bij CPVT, voluit Cathecholaminerge Polymorfe Ventriculaire Tachycardie, kan het prikkelgeleidingssysteem van het hart door stress, emotie en inspanning ontregeld raken. Dit heeft te maken met de hormonen die bij stress vrijkomen uit de bijnieren, de zogeheten catecholaminen. Hierdoor kan het hart te snel en onregelmatig gaan slaan. In rust zijn er vaak geen klachten. Door het snelle en onregelmatige hartritme kun iemand licht in het hoofd worden, duizelig worden of flauwvallen. In het ernstigste geval volgt een plotse hartdood. De klachten van CPVT beginnen meestal op kinderleeftijd. Niet iedereen met erfelijke aanleg voor de ziekte krijgt ook klachten.
De oorzaak van CPVT is een spontane verandering in het erfelijke materiaal, je DNA. Bij ongeveer de helft van de mensen met CPVT is de oorzaak ook te vinden in de erfelijk materiaal.